Salud en familia
Cabecera del contenido artículo
Enfermedades
Herpes zóster
Comparte en
Contenido del artículo
¿Qué es el herpes zóster?
El herpes zóster es una infección producida por el virus varicela-zóster, que es el mismo que produce la varicela.
¿Cómo se produce?
Cuando un niño o un adulto se contagia por primera vez por el virus varicela-zóster padece la varicela. Una vez pasada la infección el virus no desaparece del organismo, sino que permanece en él de forma inactiva en determinados ganglios del sistema nervioso durante toda la vida y en la mayor parte de los casos sin producir trastorno alguno a lo largo de ella.
Sin embargo, puede ocurrir que después de un tiempo más o menos largo, a veces muchos años tras la remisión de la varicela, el virus se reactive en el ganglio en el que permanecía y se propague a través del nervio que parte del mismo, originando el proceso.
¿Por qué se produce?
La causa más frecuente de la reactivación del virus es la disminución de las defensas del organismo provocada por enfermedades, medicamentos, malnutrición o edad avanzada, aunque con frecuencia la causa no puede precisarse. Puede aparecer a cualquier edad, siendo más frecuente en la edad adulta que en la infancia. En el niño es raro antes de los 5- 6 años y en el adulto ocurre sobre todo a partir de los 50 años.
Aunque puede afectar a niños correctamente vacunados frente a la varicela por reactivación del virus vacunal, que es el mismo que produce el herpes zoster pero atenuado, su frecuencia es mucho menor que tras padecer la enfermedad.
¿Cuáles son los síntomas del herpes zóster?
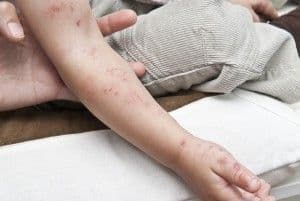
Se origina una erupción (vulgarmente conocida como “culebrilla”) formada por vesículas semejantes a las de la varicela, aunque más pequeñas, sobre una base de piel enrojecida y que se extienden a lo largo del trayecto del nervio correspondiente al ganglio afectado. Aunque puede aparecer en cualquier parte del cuerpo, las localizaciones más frecuentes son el costado y la espalda.
La afectación de la piel puede acompañarse de una ligera elevación de la temperatura y cierta sensación de quemazón o dolor localizado. El dolor puede aparecer incluso unos días antes que las lesiones de la piel. En su evolución, las vesículas se rompen, se secan y se cubren de una costra en unos 10 días; estas costras caen, dejando manchas residuales que desaparecen a lo largo de varias semanas.
Complicaciones
En los niños, la gran mayoría de los casos de herpes zóster se curan sin tratamiento alguno y no se producen secuelas.
Son poco frecuentes las siguientes complicaciones:
- Dolor continuo (la llamada neuralgia posherpética) en la zona de la infección que puede durar semanas o meses tras la misma.
- Infecciones asociadas en la piel afectada, sobre todo de origen bacteriano.
- Afectación del sistema nervioso, neumonías, hepatitis o trastornos de la coagulación
- Problemas visuales, si el herpes zóster afecta al ojo
¿Cómo se diagnostica?
El diagnóstico suele hacerse por el aspecto y la localización de la erupción, junto con el antecedente de haber pasado la varicela o haber sido vacunado. En casos de duda y en pacientes especiales con riesgo de complicaciones, puede investigarse la presencia del virus en las lesiones por distintas técnicas de laboratorio.
¿Cuál es su tratamiento?
En la mayoría de los niños previamente sanos solo es necesario el tratamiento de los síntomas como el picor, el dolor o la fiebre, si existe. Se debe mantener una buena higiene de la piel afectada para evitar las infecciones añadidas. No se debe administrar aspirina ni corticoides porque pueden ser causa de complicaciones.
Debe evitarse el contacto del paciente con individuos que no hayan pasado la varicela ya que estos pueden contraer dicha enfermedad.
Existe un tratamiento antiviral que está indicado solo en determinadas circunstancias, sobre todo cuando hay riesgo o se presentan complicaciones relacionadas con la disminución de las defensas.
¿Se puede prevenir el herpes zóster?
Lavacuna contra la varicelacon dos dosis, incluida en el calendario de vacunacion de toda España, es la mejor medida para prevenir el herpes zóster o que este sea mas leve en caso de presentarse. Actualmente se dispone de una vacuna frente al herpes zoster, pero indicada solo para adultos, a partir de los 18 años.
Contenido multimedia relacionado
Consulta contenido multimedia relacionado con este artículo.
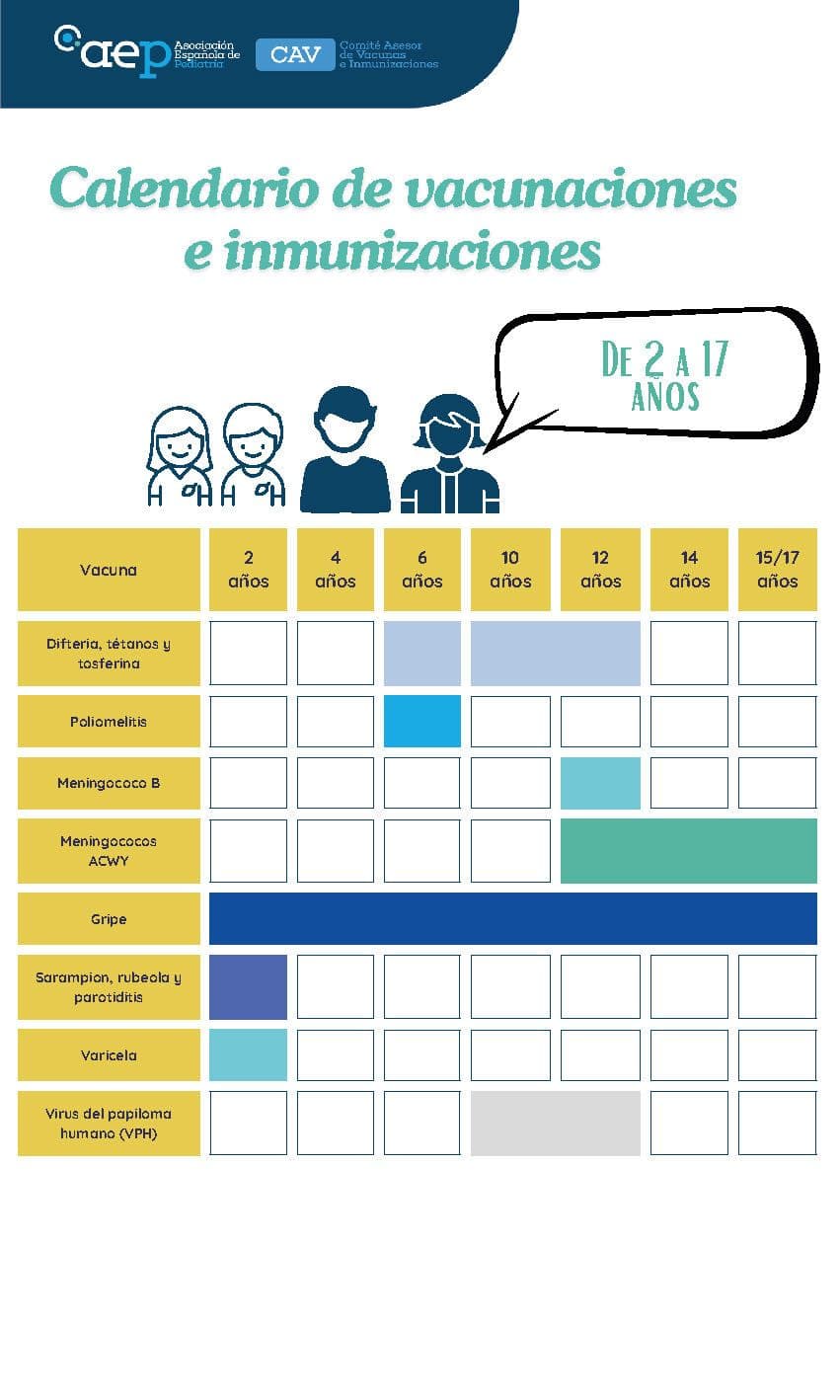
Calendario de vacunaciones e inmunizaciones 2026: desde los 2 a los 17 años
Leer más sobre Calendario de vacunaciones e inmunizaciones 2026: desde los 2 a los 17 añosLeer más
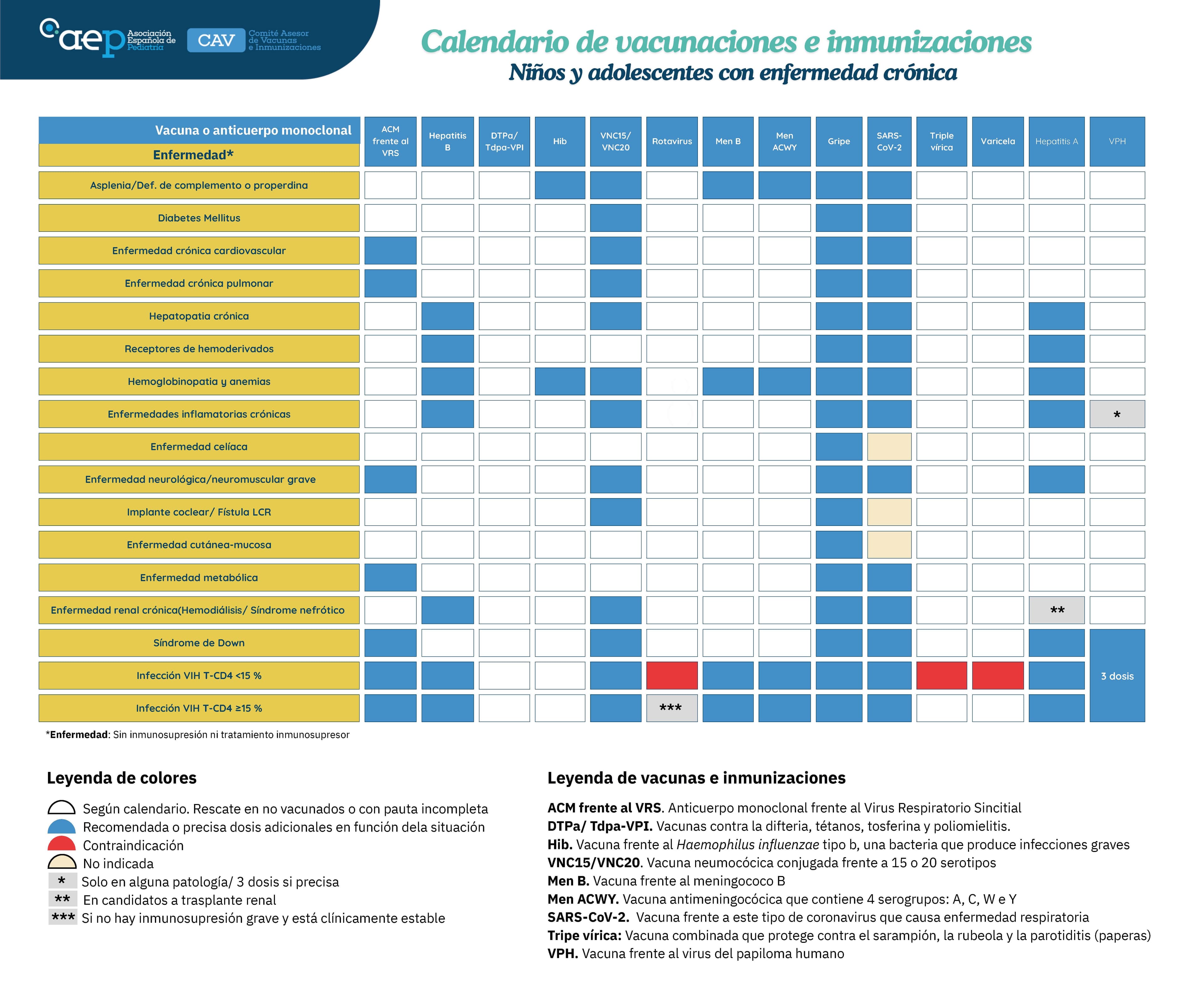
Calendario de vacunaciones e immunizaciones 2026: niños y adolescentes con enfermedad crónica
Leer más sobre Calendario de vacunaciones e immunizaciones 2026: niños y adolescentes con enfermedad crónicaLeer más

Calendario de vacunaciones e immunizaciones 2026: de 0 a 15 meses
Leer más sobre Calendario de vacunaciones e immunizaciones 2026: de 0 a 15 mesesLeer más
La información ofrecida en En Familia no debe usarse como sustituta de la relación con su pediatra, quien, en función de las circunstancias individuales de cada niño o adolescente, puede indicar recomendaciones diferentes a las generales aquí señaladas.
Quizá también te podría interesar
Mostrando documento 1 de 12: Varicela